よくある症状

膝が痛い
主な疾患
1.変形性膝関節症
<診断のポイント>
中高年の女性に多い。内反膝(O脚)変形をともなう。動作し始め(椅子からの立ち上がり、歩き始め)に疼痛を訴える。関節水腫を合併することが多い。
2.靭帯損傷、捻挫
<診断のポイント>
膝関節は外力に無防備な関節で激しい外力から軽備な外力で靭帯・半月板の損傷をうみやすい。コンタクトスポーツ(サッカー、ラグビーなど)に多い。
3.半月板損傷
<診断のポイント>
いわゆる膝関節捻挫やしゃがみ込みでの外力で発生することが多い。半月板が断裂して関節内に嵌頓することもある。若年者では、円板状半月板によることも少なくない。
4.関節リウマチ
<診断のポイント>
関節リウマチでの手指関節に次いでの好発部位。腫脹、関節可動での疼痛、手指の朝のこわばり(Morning Stiffness)あり。
5.Osgood-Schlatter病
<診断のポイント>
膝蓋骨下方の脛骨粗面の痛み(運動時痛)と同部の膨隆、圧痛。成長期の男子(スポーツ運動)に多い。
6.ジャンパー膝
<診断のポイント>
激しいスポーツでジャンプを繰り返し行う競技(バレーボール、バスケットボール、ランニングなど)で膝前面の膝蓋骨中心にその上下の筋腱、靭帯、骨に損傷を来し、疼痛、腫脹、握雪音、骨性隆起などが生ずる。
7.偽痛風
<診断のポイント>
膝関節に発症することが多く、男女差はなく、高齢者に多い。急性期には、痛風発作様の激痛を訴え、関節液が貯留し、全身の発熱、白血球増多、CPR値上昇し、化膿性膝関節炎とまぎらわしい。関節液にピロリン酸カルシウムCPPDが証明できる。関節穿刺洗浄、注射、ステロイド関注で軽状する。
8.特発性骨壊死
<診断のポイント>
60歳以上の女性に多い。原因なく、特発的に発症する。大腿骨内顆関節面にレントゲン像で特異的な骨透亮像がみられる。MRIは有用で初期にさらに有用。関節軟骨直下の骨組織が母床から離断し、壊死となる疾患である。この部分を覆う軟骨部分が剥離していることが多い。
9.離断性骨軟骨炎
<診断のポイント>
男性に多く、女性の3~4倍、思春期から20歳代に好発する。約20%は両側性発症するといわれている。骨壊死部分が離断していないうちは運動後の不快感、疼痛程度であるが進行すると運動時痛が激しくなり、走行、階段昇降が困難となる。病巣部が脱落(離断)すると、関節のロッキング(嵌頓)や関節水腫を来す。診断はレントゲンによるがMRIはより有用である。関節鏡で十分に観察し、手術方法を決める。
10.化膿性膝関節炎・化膿性骨髄炎
<診断のポイント>
膝関節に血行性に病原菌が伝播される場合と外的因子(関節内注射など)による場合がある。前者は小児に多く、後者は関節内注射を行う成人にみられる。感染は急激に進展し、関節軟骨を傷害して将来の関節機能の廃絶をも来す危険がある。起炎菌は、黄色ブドウ球菌が多い。早期に抗生物質の投与と関節の安静、関節洗浄などを行う。
変形性膝関節症(OA)
関節は、軟骨と軟骨との“すり合わせ”によって円滑に動いている。この軟骨が傷んでくる(変性する)と磨耗と軟骨の栄養障害によって、骨の増殖性変化(骨棘)と関節滑膜(関節の袋)の肥厚と炎症が起こり、関節痛および関節の動きが悪くなり、関節水腫(関節腫脹)を来す。膝関節に起これば、膝痛、腫脹、関節可動域低下(動きが悪い)、関節変形がみられる。
好発年齢
50歳以上の女性で、特に肥満の方。
症状
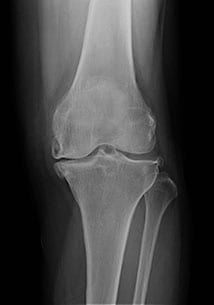
- 膝痛(特に動き始めや座って立ち上がる時、階段昇降のうち特に階段を降りる時)
- 関節腫脹(関節水腫)
- 関節可動域低下(特に膝関節の伸展障害)
- 圧痛(関節内側)
- 変形(O脚になりやすい)
- 歩行障害
発生原因
- もともとの病気がわからない(一次性変形性膝関節症)
- 外傷(膝関節内骨折など)、感染(化膿性、関節リウマチ)など原因が明らかなもの(二次性変形性膝関節症)
治療
保存的治療
-
日常生活の工夫
体重のコントロール、膝関節の負担の軽減(正座、階段昇降、坂道の歩行など)、杖の使用 - 薬物療法(消炎鎮痛剤(内服、座剤、外用薬))
-
関節内注入
ヒアルロン酸の関節内注射 -
装具療法
膝サポーターなど膝装具
足底板(O脚を矯正するような肢位にする) -
運動器リハビリテーション
膝関節周辺の筋力、下肢筋力の増強(特に、膝伸展筋力)
手術療法
-
高位脛骨骨切り術(HTO)
O脚を矯正して、膝関節への過荷重の矯正 -
人工膝関節
人工膝関節は、膝関節の痛みをとり、膝関節の安定性を獲得し、歩行能力を回復させるが、正座は出来ない。
-
人工膝関節単顆置換術(UKA)
膝関節の内側部分だけ入れ替える。 - 全人工膝関節置換術(TKA)
-
人工膝関節単顆置換術(UKA)
膝半月板損傷
膝半月板は内側と外側にあって、膝関節内で関節の動きにともなって、クッションの役目をしている。膝に体重がかかって捻る力が加わると、半月板に亀裂が入って痛みや膝関節の可動域低下(ロッキング)などが生じる。
症状
- 受傷直後から膝痛を発症し、半月板の辺縁まで損傷が及んでいる場合には、膝関節血腫が生じる。
- 半月板の辺縁部の縦断裂では、断裂した半月板が関節内にはまり込み(嵌頓)、膝が屈曲したまま伸展不能となる。このような場合には損傷した半月板はバケツ柄状断裂(bucket handle tear)となる。
画像診断
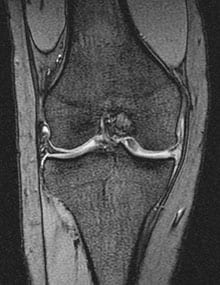
レントゲン
半月板損傷の重要な情報は得られにくい。
MRI
診断するうえで最も確実な検査である。
診断
受傷機転の詳しい聴取と、その後の経過が正しい診断に役立つ。
-
理学所見
膝関節の可動域、とくに膝関節伸展障害あるいは、伸展による疼痛の発生。過伸展、過屈曲による疼痛の誘発。 - 関節裂隙の圧痛
-
半月板損傷の誘発テスト
断裂した半月板を捻じったり、関節面間に挟み込むことによって痛みや異常音を誘発するもの- マックマレーテスト(Mc Murray)
- アプレーテスト(Apley)
治療
若年者では、痛みが楽になるまで運動器リハビリテーションを行う。痛みがとれない場合には、関節鏡視下に断裂部を縫合するのが原則である。














